Kronisk kranskärlssjukdom
Vårdnivå och remissrutiner
Vårdcentral
- Primär bedömning och utredning
- Behandling och uppföljning av känd stabil kranskärlssjukdom
Remiss till kardiologmottagning
- Vidare utredning och hjälp med behandling vid behov
- Försämring av känd stabil angina pectoris utan misstanke om instabil angina
- Vid misstanke om annan samtidig kardiell åkomma
Remiss till sjukhusansluten kardiologmottagning
- Indikation för utredning med koronarangiografi
Remissinnehåll
- Anamnes
- Status
- EKG
- Riskfaktorer
- Resultat av utredning och laboratorieprover
Remiss till radiologisk sjukhusklinik
- För utredning med DT kranskärl skickas remiss till Södersjukhuset Röntgen alternativt Danderyds sjukhus Röntgen
Remiss till akutmottagning
Vid misstanke om hjärtinfarkt eller instabil kranskärlssjukdom.
- EKG-förändringar talande för pågående myokardischemi i kombination med symtom.
- Nydebuterad (inom fem veckor) typisk angina pectoris som försämras och/eller som uppkommer i vila eller vid låg ansträngning, t.ex. promenad på plan mark eller på- och avklädning.
- Ökad angina pectoris i konvalescentfasen (inom sex veckor) efter hjärtinfarkt eller revaskularisering.
- Tilltagande besvär av tidigare stabil angina pectoris (ökad frekvens, intensitet eller duration av symtom, försämrad effekt av nitroglycerin eller symtom i vila).
Återremiss till vårdcentral
- Efter en tids symtomfrihet (vanligen ett år om under 80 års ålder) efter hjärtinfarkt eller instabil kranskärlssjukdom.
- Efter slutförd kranskärlsutredning.
Remissinnehåll
- Resultat av utredning och eventuell intervention
- Aktuell medicinering och behandlingstid
- Mål avseende variabler för riskfaktorer (LDL, blodtryck, HbA1c, rökstopp, träning)
- Uppföljningsintervall
Bakgrund
Detta vårdprogram handlar om utredning och behandling av kronisk kranskärlssjukdom hos vuxna. Akut kranskärlssjukdom handläggs enligt separat vårdprogram.
Definition
Kronisk kranskärlssjukdom inkluderar:
- Patienter med stabil angina pectoris och misstänkt kranskärlssjukdom
- Patienter med tidigare genomgången instabil kranskärlssjukdom eller hjärtinfarkt
- Asymtomatiska patienter där utredningsresultat talar starkt för kronisk kranskärlssjukdom
Angina pectoris (kärlkramp) innebär obehag, tryck eller smärta i bröst, hals, armar, rygg eller käkar, eller andnöd på grund av tillfällig syrebrist i hjärtmuskeln.
Epidemiologi
Kronisk kranskärlssjukdom är ett vanligt tillstånd med en incidens som ökar kraftigt med stigande ålder. Prevalensen är högre hos män och hos individer med låg utbildningsnivå.
Etiologi
Kranskärlssjukdom orsakas oftast av progressiv ateroskleros i hjärtats kranskärl (obstruktiv kranskärlssjukdom). I vissa fall beror symtomen på vasospasm (spasmangina) eller mikrovaskulära förändringar utan tydliga stenoser.
Riskfaktorer
Viktiga riskfaktorer är:
- Hög ålder
- Manligt kön
- Ärftlig benägenhet (tidig kranskärlssjukdom hos förstagradssläktning, man <55 års ålder, kvinna <65 års ålder)
- Rökning
- Diabetes mellitus
- Hypertoni
- Hyperlipidemi
- Njursvikt
- Fysisk inaktivitet
- Obesitas
- Känd annan manifestation av ateroskleros
- Reumatisk sjukdom
- Emotionell stress och psykisk ohälsa
Utlösande faktorer
Exempel på faktorer som kan utlösa angina pectoris är:
- Fysisk ansträngning
- Kyla eller blåst
- Stor måltid
- Emotionell stress
Utredning
Status
Vid diagnostiserad kronisk kranskärlssjukdom bör följande kontrolleras regelbundet:
- Allmäntillstånd
- Hjärta – frekvens, rytm, biljud, blåsljud
- Lungor
- Blodtryck
- Vikt, BMI och midjemått
- EKG vid behov
Vid debut eller ökade symtom rekommenderas dessutom utvidgat status:
- Kärlstatus – perifera pulsar, carotis-auskultation, vid behov ankel-/brachialindex (ABI)
- Bröstkorg – palpation av muskulatur
- Bukstatus
- EKG
Handläggning vid utredning
Akut handläggning
Handlägg misstänkt akut kranskärlssjukdom (instabil angina pectoris, STEMI och NSTEMI) enligt separat vårdprogram Akut kranskärlssjukdom.
Utredning
Kunskapsunderlaget för utredning av misstänkt kronisk kranskärlssjukdom och angina pectoris har förändrats senaste åren och nedanstående rekommendationer baseras på Europeiska Guidelines (ESC 2024) och konsensus i Region Stockholm.
Behov av eventuell vidare utredning klargörs genom en riskskattning som baseras på riskfaktorer och typ av bröstsmärta (kallas risk-factor-weighted clinical likelihood, RF-CL). Riskskattningen kan sedan individualiseras baserat på eventuella fynd på EKG, prover och, i de fall det finns tillgängligt, ekokardiografi.
1. Genomför basal utredning (anamnes, status och vilo-EKG).
Vid typisk anamnes och/eller ischemiska EKG-förändringar bör akut kranskärlssjukdom övervägas.
2. Bedöm den kliniska sannolikheten för obstruktiv kranskärlssjukdom med RF-CL-modellen i figur 1 nedan.
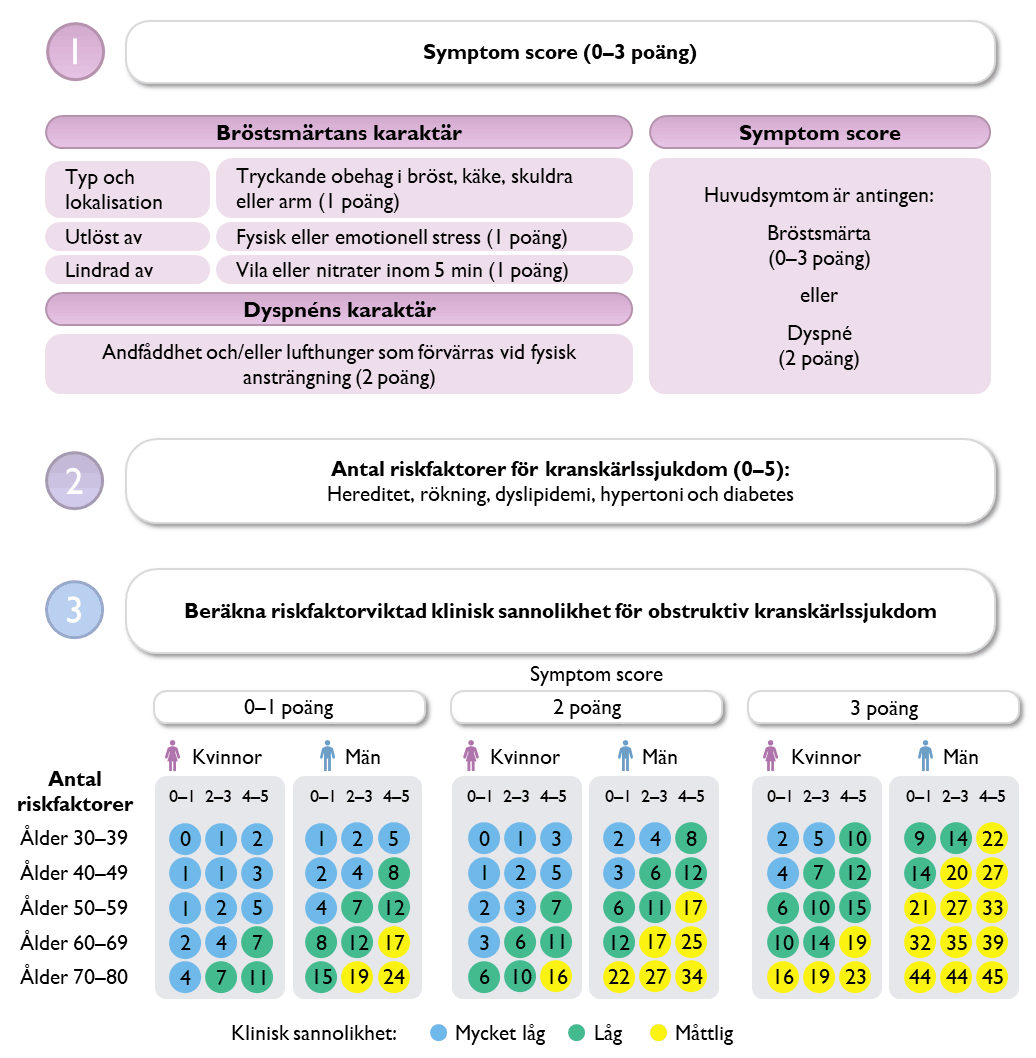
Figur 1. RF-CL-modellen I ESC guidelines 2024: Eur Heart J, Volume 45, Issue 36, 21 September 2024, Pages 3415–3537.
Symtom
Notera att tidigare klassificering i "typiska, atypiska eller icke-kardiell" nu ersatts (Figur RF-CL-modellen).
Bedöm om vidare utredning behövs
Mycket låg klinisk sannolikhet för obstruktiv kranskärlssjukdom (≤5%)
Individer i denna kategori behöver i regel inte utredas vidare för misstänkt kranskärlssjukdom. Vid uttalade eller återkommande symtom kan kardiolog konsulteras.
Låg klinisk sannolikhet för obstruktiv kranskärlssjukdom (>5%-15%)
Många patienter i denna riskkategori behöver ej utredas vidare. Dock kan utredning ändå övervägas efter klinisk bedömning – särskilt vid risknivå >10%. Följande faktorer kan då vägas in:
- Uttalade eller mycket tydliga symtom
- Familjär hyperkolesterolemi
- Uttalad njurfunktionsnedsättning (GFR <30ml/min)
- Reumatisk sjukdom
- Känd åderförkalkningssjukdom
- Regional hypokinesi på ekokardiografi
Om patienten i denna sannolikhetsnivå har någon av nedanstående fynd bör remiss alltid utfärdas direkt till kardiolog:
- Patologiskt vilo-EKG (Q vågor eller ST/T förändringar)
- Patologiska fynd på DT kranskärl
- Patologiska fynd på arbets-EKG
- Koronara förkalkningar på tidigare CT undersökningar
- Vänsterkammardysfunktion vid ekokardiografi
- Ventrikulär arytmi
- Perifer arteriell sjukdom
Om utredning blir aktuell är DT kranskärl ett förstahandsalternativ i denna riskkategori med hög sensitivitet. Undersökningen kan ske efter bedömning av kardiolog eller kan, om lokal kompetens finns att i primärvård att kunna tolka svaret, beställas från primärvården i mån av möjlighet. Tillhandahålls för närvarande av radiologisk klinik på Södersjukhuset alternativt Danderyds sjukhus.
Det är också möjligt att använda stress-ekokardiografi eller myocardscintigrafi om vidare utredning är motiverat (se beskrivning av modaliteterna nedan).
Alternativt kan arbets-EKG användas för patienter i denna sannolikhetsnivå. Detta har dock lägre vetenskapligt stöd. Om denna undersökning ej talar för myokardischemi och inga av nedan nämnda faktorer föreligger, ändras sannolikheten för obstruktiv kranskärlssjukdom till ≤5%. Vidare utredning behövs sedan ej.
Medelhög-hög klinisk sannolikhet för obstruktiv kranskärlssjukdom (>15%)
Patienter som före eller efter utredning med arbets-EKG eller DT kranskärl har en sannolikhet >15% bör oftast remitteras till kardiolog för vidare handläggning . Ålder och komorbiditeter bör tas i beaktande och ibland kan det räcka med att initiera antiischemisk och sekundärprofylaktisk behandling.
Laboratorieprover
- Blodstatus
- Kreatinin/, eGFR, Natrium, Kalium
- Fasteglukos och HbA1c
- Lipidstatus
- Överväg ALAT, TSH, NT-proBNP
Undersökningar
Vilo-EKG
Bör utföras som basal utredning men kan inte utesluta kronisk kranskärlssjukdom. Tecken till ischemi ökar sannolikheten för förekomst av kronisk kranskärlssjukdom. Normalt EKG är vanligt, men följande avvikelser kan föreligga vid kronisk kranskärlssjukdom:
- Patologisk ST-sänkning
- T-vågsnegativitet
- Patologisk Q-våg
- Vänstergrenblock (LBBB)
Ekokardiografi
Ger värdefull information om flera olika typer av hjärtsjukdomar och bör därför göras tidigt i utredningen. Används för att utesluta andra orsaker till angina pectoris såsom klaffvitier. Ger bland annat information om hjärtfunktion samt kan identifiera regionala väggrörelse-avvikelser talande för genomgången hjärtinfarkt.
Arbetsprov/arbets-EKG
Arbetsprov är på grund av begränsad diagnostisk tillförlitlighet inte längre en förstahandsmetod för utredning vid misstänkt kranskärlssjukdom, men utgör ett andrahandsalternativ om övriga metoder inte är tillgängliga. Arbetsprov kan utöver arbetsutlöst ischemi ge information om prognos, symtom, arbetsförmåga, puls och blodtrycksreaktion och arbetsrelaterade arytmier. Undersökningen lämpar sig för patienter som kan genomföra ett cykelarbete eller gå på gångmatta. LBBB (vänstersidigt skänkelblock), vilo-ST-T-förändringar och kammarpacing försvårar eller omöjliggör närmare EKG-tolkning. Falskt positivt arbetsprov, dvs positivt arbetsprov med signifikanta ST-sänkningar i frånvaro av obstruktiva förträngningar i kranskärlen står oftast för mikrovaskulär dysfunktion.
Stress-Ekokardiografi (beställs företrädelsevis av kardiolog)
Har fördelen att en riktad ekokardiografi i vila samtidigt ofta utförs. Genomförs med
farmakologisk- eller arbetsprovokation. Besvarar frågeställningar om myokardskada och reversibel ischemi. Metoden är olämplig vid känt dåliga registreringsförhållanden och LBBB/kammarpacing.
Myokardperfusionsskintigrafi (beställs företrädelsevis av kardiolog)
Kan utföras på de allra flesta patienter. Ökad perfusion framkallas i första hand med
arbete (t.ex. cykling) och i andra hand med farmakologisk provokation. Innebär viss
strålning, men med mycket låga stråldoser. Ger information om EF och vänsterkammarvolym.
DT-kranskärl
Kan detektera kranskärlssjukdom i ett tidigt skede och ge vägledning för vilka patienter som har behov av profylaktisk medicinsk behandling. I svaret erhålles även ett så kallat calciumscore som är en viktig prognostisk markör för aterosklerotisk sjukdom. Sekundärprofylax bör övervägas vid calciumscore >100.
Har högst sensitivitet av alla icke-invasiva metoder för att utesluta plackförekomst. Kontraindicerat vid eGFR <30ml/min. Mindre lämpligt vid intolerans mot betablockad eller vid stent i kranskärl. Ger i normalfallet viss strålning och högre stråldos och sämre bildkvalitet hos patienter med BMI >32 och hög, oregelbunden pulsfrekvens >60/min.
Invasiv koronarangiografi
Sker via kardiolog vid stark misstanke om obstruktiva koronarstenoser.
Differentialdiagnoser
- Annan hjärt-kärlsjukdom som aortastenos eller annan klaffsjukdom, kardiomyopati eller hjärtsvikt
- Ovanliga medfödda missbildningar, t.ex. anomalt förlöpande kranskärl
- Sekundär hjärtpåverkan vid exempelvis tyreotoxikos eller anemi
- Stress, ångest
För bröstsmärta särskilt:
- Gastrointestinal orsak som gastroesofageal reflux (GERD), gallsten eller esofagusspasm
- Muskuloskeletal smärta, tietzes, thorakal eller cervikal rizopati
- Perimyokardit, pleurit
- Aortaaneurysm/dissektion
För andnöd särskilt:
- Lungpåverkan vid KOL, pneumoni, lungemboli, pneumothorax eller lungcancer
Behandling
Handläggning vid behandling
- Vid misstanke om angina pectoris/kronisk kranskärlssjukdom bör patienten förses med kortverkande nitroglycerin att ta vid eventuella bröstsmärtor. Vid hög misstanke om kranskärlssjukdom kan antiischemisk behandling med t.ex. betablockare och antitrombotisk behandling med ASA och plackstabiliserande och lipidsänkande statin ges i väntan på utredning.
- Optimera riskfaktorer för ateroskleros
- Optimera levnadsvanor, se nedan
- Erbjud hjälp med viktreduktion vid BMI >25, se Övervikt och fetma hos vuxna
- Optimera behandling av diabetes mellitus, se Diabetes hos vuxna
- Optimera behandling av blodtryck, se Hypertoni hos vuxna
- Erbjud vaccin mot influensa, covid-19 och pneumokocker.
- Alla med kronisk kranskärlssjukdom bör erbjudas livslång sekundärpreventiv läkemedelsbehandling med lipidsänkande och antitrombotisk behandling. Patienter med typ 2-diabetes mellitus bör vidare erbjudas kardioprotektiv diabetesbehandling.
- Alla med kronisk kranskärlssjukdom och angina pectoris bör erbjudas antiischemisk behandling. Överväg kontakt med kardiolog vid insättning.
Levnadsvanor
- Rökstopp är essentiellt vid kranskärlssjukdom och hjälp för rökstopp ska erbjudas, se vårdprogram Tobaksbruk
- Stresshantering, eventuellt i samarbete med kurator eller psykiatrisk mottagning.
- Optimera mat- och alkoholvanor, se vårdprogram Ohälsosamma matvanor
- Optimera fysisk aktivitet och erbjud strukturerad hjärtträning av fysioterapeut, se Otillräcklig fysisk aktivitet och fysisk aktivitet på recept, FaR
Individualiserad fysisk aktivitet rekommenderas som behandling vid etablerad kranskärlssjukdom för att öka kondition och muskelstyrka samt förebygga och minska kardiell mortalitet och sjukhusinläggningar vid stabil angina pectoris.
Läkemedelsbehandling
Antitrombotisk behandling
Erbjud acetylsalisylsyra (ASA) eller klopidogrel (vid intolerans mot ASA). Vid risk för gastrointestinal blödning kan man överväga tillägg med protonpumpshämmare.
Lipidsänkande behandling
Statin ska ges till alla med ischemisk hjärtsjukdom. Ezetimib kan användas som tillägg om målvärdet inte uppnås. Tillägg av PCSK-9-hämmare om inte målvärden uppnås med denna kombination. Målvärde för LDL <1,4 mmol/L. Se vårdprogram Hyperlipidemi.
Behandling vid samtidig hypertoni eller hjärtsvikt
ACE- eller ARB-hämmare bör övervägas vid kronisk kranskärlssjukdom med samtidig hypertoni eller hjärtsvikt. Se vårdprogram Hjärtsvikt.
Antiischemisk behandling
Målet med behandlingen är att minimera symtom av kärlkramp. Bör i normalfallet initieras i samråd med kardiolog.
I första hand betablockerare och/eller kalciumantagonist.
Betablockerare:
- Vid hjärtsvikt med nedsatt vänsterkammarfunktion
- Vid nedsatt VK-funktion
Titrera in betablockerare med försiktighet vid lågt blodtryck/uttalat nedsatt vänsterkammarfunktion.
Kalciumantagonist kan ha särskilt god effekt vid spasm-angina:
- Vid låg puls – amlodipin
- Vid hög puls – verapamil. Obs! Bör ej kombineras med betablockerare på grund av risk för bradykardi, AV-block och blodtrycksfall.
I andra hand långverkande nitrater som ges endast en gång per dygn.
- Om betablockerare och/eller kalciumblockerare ej är tillräckligt eller vid kontraindikationer.
Patienterna bör som regel även förskrivas kortverkande nitrater att ta vid behov.
Vid otillräcklig effekt av ovan bör patienten remitteras till kardiolog för andra behandlingsalternativ.
För klok läkemedelsbehandling av de mest sjuka äldre (MSÄ), se Janusinfo: Lipidsänkande behandling vid aterosklerotisk hjärt-kärlsjukdom
Revaskularisering
Revaskularisering med PCI eller CABG kan utföras efter kardiologisk bedömning.
Sjukskrivning
Försäkringsmedicinskt beslutsstöd finns för akut hjärtinfarkt och stabil kranskärlssjukdom.
Uppföljning
- Patienter med genomgången hjärtinfarkt eller PCI följs oftast initialt av kranskärlssköterska och kardiolog. Patienter <80 år följs vanligen under ett år.
- Alla patienter med kronisk kranskärlssjukdom bör erbjudas årskontroller med genomgång av risk- och livsstilsfaktorer, samt läkemedelsbehandling.
Komplikationer
Komplikationer till kronisk kranskärlssjukdom är:
- Hjärtinfarkt – årlig risk cirka 2–3% vid stabil angina pectoris
- Hjärtsvikt
- Arytmi
Kvalitetsindikatorer
- Prevalens av diagnos kranskärlssjukdom
- Andel patienter med kranskärlssjukdom och behandling med statiner
- Andel patienter med kranskärlssjukdom och behandling med trombocythämmare och/eller antikoagulantia
- Andel patienter med kranskärlssjukdom som fått återbesök
- Andel patienter med kranskärlssjukdom och behandling med RAAS-hämmare
- Blodtryck vid kranskärlssjukdom
Relaterad information
Nationella riktlinjer (Socialstyrelsen)
Kardiovaskulär prevention i praktiken (Janusinfo)
